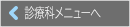
脳神経外科
頭頸部腫瘍、脳血管障害、機能的疾患(三叉神経痛・顔面けいれん)、外傷性頭蓋内疾患など幅広い脳神経疾患に対して、豊富な経験と高度な技術をもとに、安全で信頼性の高い医療を提供しています。
外来診療担当表
令和5年10月1日
| 診療科 | 受診方法 | 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|---|---|
| 脳神経外科 | 初診・再診 | 休診日 (手術日) |
谷野 慎 (第1・3・5) 宮原 宏輔 (第2・4) |
瓜生 康浩 (第1・3・5) 鈴木 幸二 (第2・4) |
休診日 (手術日) 岡田 富 (第1・3・5) |
宮原 宏輔 (第1・3・5) 谷野 慎 (第2・4) |
| 専門外来 | 脳血管内治療外来 野田 尚志 (第1・3・5) 関口 徳朗 (第2・4) |
脳血管内治療外来 田中 悠介 |
受付時間:平日 8:30~10:30
初診には紹介状が必要となります。
専門外来は、予約センターを通して完全予約制となります。
※月曜日・木曜日は手術日のため原則外来診療を行っておりませんので、それ以外に受診されるようお願いいたします。ただし紹介やセカンドオピニオン、手術依頼等の緊急の対応を要するものは毎日対応します。
状況により神経内科医が初診することもありますのでご了解ください。
※土曜日・日曜日、夜間は救命センターと連携して緊急入院、緊急の検査・手術に24時間対応します。
特に脳卒中は治療開始にいたるまでの時間をいかに短縮するかがその後の回復を左右する恐ろしい病気です。このような緊急を要する方に対応する為、2013年10月からSHライン(Stroke脳卒中, Headache頭痛)を開設しました。これは神奈川県下の救急隊と協力し、24時間365日救急隊から直接当科および神経内科スタッフが連絡を受けることにより、これまでよりさらに迅速に、そしてこれまでより多くの脳卒中の患者さんを受け入れ治療を行っております。
【インフォームドコンセント、セカンドオピニオン等について】
脳ドック等で発見された症状のない脳動脈瘤や頚動脈狭窄症などの治療の必要性も含めた相談にも応じています。セカンドオピニオン外来等で充分に相談されてから治療を決断されるようにお勧めします。
対象疾患
頭蓋底髄膜腫、聴神経腫瘍、頭蓋咽頭腫、脊索腫、下垂体腺腫、眼窩内腫瘍、海綿状血管腫、血管芽腫、類上皮腫、神経膠腫、転移性脳腫瘍、脳動脈瘤(くも膜下出血)、解離性動脈瘤、脳動静脈奇形、脳内出血、頚動脈狭窄および閉塞、三叉神経痛、顔面けいれん、末梢神経障害、外傷性頭蓋内出血ほか。
当科の特色
1.高精度手術の実現
最新の手術顕微鏡(Pentero®)、ハイビジョン・4K内視鏡、蛍光造影(ICG・5-ALA)、ニューロナビゲーション(StealthStation®)を活用し、腫瘍や血管の形態や位置をリアルタイムに把握しながら、的確な手術を行っています。
詳しい内容はこちら
1)多機能搭載手術顕微鏡(図1)
当科は手術顕微鏡を2台所有しており、緊急手術や並列手術にも対応可能な環境を整えております。また各手術顕微鏡にはICG(インドシアニングリーン、 アイ・シー・ジー)と5-ALA(アミノレブリン酸、ファイブアラ)という蛍光撮影装置を取り付けています。ICG蛍光脳血管撮影は顕微鏡を用いても見極めることが難しい微小な血管を蛍光発色させて見やすくします。一方、5-ALA蛍光脳腫瘍撮影は、正常脳との境界が不明瞭な腫瘍の境界を蛍光発色させて際立たせます。
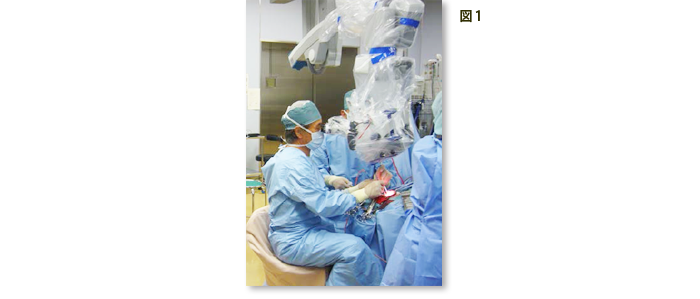
2)ハイビジョン・4Kカメラ内臓神経内視鏡およびエンドアーム(図2)
ハイビジョン内視鏡(オリンパス社製HD・4K内視鏡®)、有機ELモニター、エンドアーム(オリンパス社製endoarm®)が導入され、高解像度でより広く鮮明な術視野が得られ、顕微鏡の死角となる重要構造物裏面の確認が可能となりました。経鼻腔、内視鏡下の下垂体手術に加えて動脈瘤手術および頭蓋底腫瘍の手術支援に大変役立っています。また内視鏡の固定具も、人間の腕のように自在に動きが可能なロボットアーム装置を導入し手術効率も改善されました。従来の経鼻的手術ではCアーム(術中X線装置)を用いて手術を行っておりましたが、内視鏡を用いることで術中被爆は皆無となり、より体への負担が軽減されます。
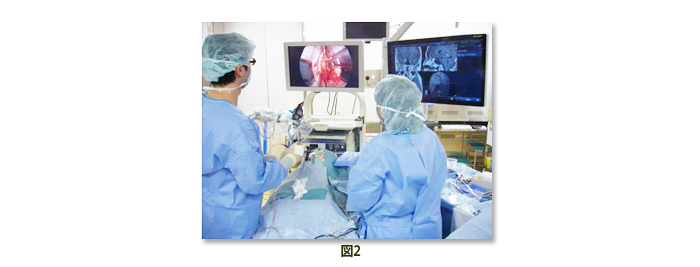
3)手術支援機器(ニューロナビゲーションシステム、汎用画像診断装置ワークステーション)(図3)
当院では頭蓋底手術などの難しい手術に際して威力を発揮するニューロナビゲーションシステム(StealthStation TREONTM®)を導入しました。ニューロナビゲーションシステムとは手術前に撮影したCTやMRIの情報をもとに、手術中にメスの先の位置、目的とする腫瘍あるいは血管までの方向と距離をリアルタイムに表示してくれるコンピューター手術支援装置です。
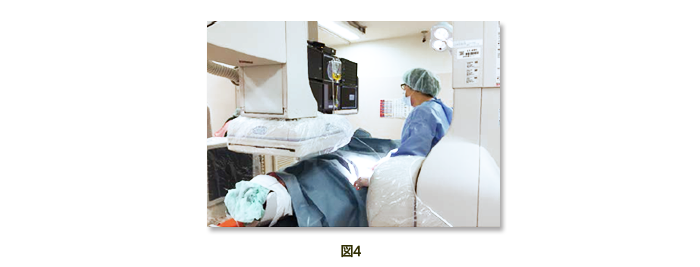
4)立体式脳血管撮影装置(図4)
脳血管撮影、脳血管内治療、心臓カテーテルなどに用いる血管撮影装置が2014年4月に更新されました。
くも膜下出血の原因である破裂脳動脈瘤や脳動静脈奇形、未破裂脳動脈瘤、あるいは脳腫瘍の栄養血管などを3D(3次元)画像でより鮮明にとらえることができます。本装置は正面および側面像を一度に撮影できるバイプレーン式の為、放射線被爆量および造影剤使用量とも軽減でき、さらに診断と治療の質を一層向上させることができます。 本装置ではこれまでよりさらに鮮明に血管の状態を把握でき、病態によっては検査に引き続き本装置を用いて血管内治療を行うこともあります。
2.脳にやさしい低侵襲手術
当科で開発された術中の脳圧迫を回避する「2人4手法・3人5手法(Two-and-Four/Three-and-Five Method)」を最大限利用して、術後後遺症の最大の要因ともなっていた“脳ヘラ”を極力使用しません。脳ヘラを使用せず、術者・助手・器械出し看護師の連携により、安全かつ迅速な手術を実現しています。
詳しい内容はこちら
当院の顕微鏡手術は日本における脳神経外科の祖ともよばれる藤津顧問によって開発されてきた2人4手、3人5手法(2&4、3&5 method)と呼ばれているものです。この方法では脳を長時間圧迫することによって術後後遺症の最大の要因ともなっていた“脳ヘラ”を極力使用しません。術者の2つの手の他に助手の2つの手とさらには器械出しナースの1つの手が加わり、脳に優しく安全かつスピーディーな手術が可能になりました。
そして難しい頭蓋底の手術では脳の圧排を最小限度にする(低侵襲手術) 目的で藤津顧問によって開発され学会・論文発表された多くの新しい頭蓋底顕微鏡手術法(眼窩頬骨法(図10)、正中頭蓋底法(図11)、経脈絡裂法(図12)等)が採用されております。
さらに手術機器の開発進化にあわせて、これまで行ってきた顕微鏡手術に、内視鏡機器、血管内治療機器を併用することで、疾患の根治性を維持したまま、低侵襲な治療を提供するよう努めています。

3.難易度の高い頭蓋底手術にも対応
頭蓋底髄膜腫、聴神経腫瘍、頭蓋咽頭腫、脊索腫、巨大下垂体腺腫など、難易度の高い頭蓋底腫瘍に対しても、低侵襲かつ根治を目指した顕微鏡手術を数多く行っています。
詳しい内容はこちら
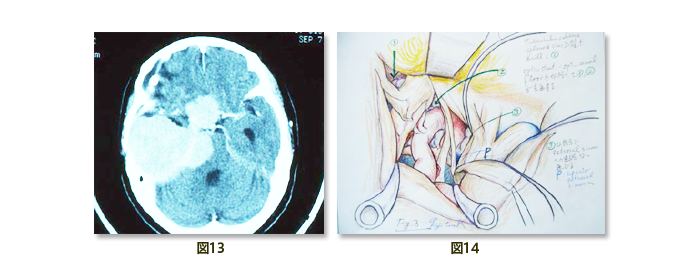
1)難しい頭蓋底の腫瘍(髄膜腫、神経鞘腫、聴神経腫瘍、頭蓋咽頭腫、巨大下垂体腺腫)などはいずれも当院の得意とする分野です。これらの腫瘍は原則全摘をして根治を目指しますが海綿静脈洞に進入する髄膜腫(図13, 14)のように各種の脳神経障害が予想される部位では神経周辺の腫瘍を小部分残し定位放射線治療(=ガンマナイフ、ノバリス、サイバーナイフ、重粒子線等の総称)を追加することがあります。定位放射線治療(特にガンマナイフやサイバーナイフ、ノバリス)追加を要すると判断した際は県下3施設と提携しており、いずれが適しているかは病変の性質によって異なりますので十分検討して説明しています。
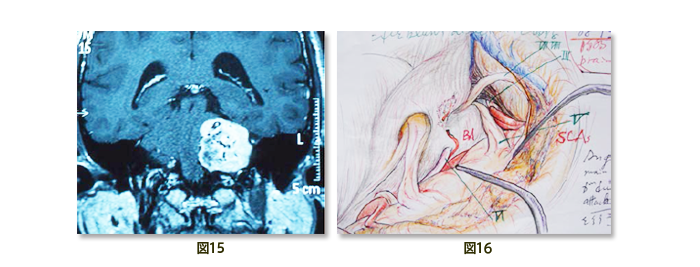
2)聴神経腫瘍の大きなもの(3cm以上)では顔面神経を温存しながら可及的摘出を目指しています。小さいもの(2cm未満)で聴力が残っている場合は、顔面神経だけでなく 聴力温存にも工夫しています。有効聴力を温存できるかどうかは術前に悪い方の耳で電話が十分に聞こえるかどうかが目安になります。一方、ガンマナイフ治療では直ぐに腫瘍が完全消失することはありませんし、最近の研究では2000人に1人の割合でガンマナイフ後の悪性化(癌化)が問題になっています。しかしこの手術は術者によって成績に著しい差が生じますので注意することが重要です。このことは頭蓋底の難しい腫瘍として挙げた腫瘍(髄膜腫、神経鞘腫、頭蓋咽頭腫、巨大下垂体腺腫)全体に共通していえることなので術者の経験と成績を詳細に確認する必要があります(図15, 16)。なお高齢や著しい合併症のために全身麻酔下の手術が不能な方には定位放射線治療を勧めることもあります。
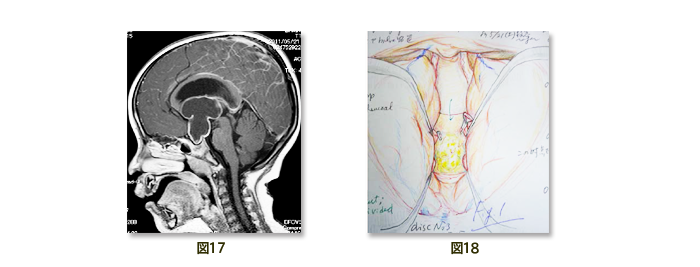
3)間脳下垂体腫瘍のうち頭蓋咽頭腫では藤津顧問が開発した前述の各種の顕微鏡手術と内視鏡手術のいずれか、場合によっては併用して治療を行っています(図17, 18)。時に難治例に遭遇しますが、そのような例では追加手術、ガンマナイフあるいはサイバーナイフを行います。特に小児ではその後の成育を考えて放射線・化学療法を行わずに手術だけで正常成人へ成長させる工夫をしています。本腫瘍は再発が生じやすい腫瘍として有名です。
4)下垂体腺腫(神経内分泌腫瘍)に対しては原則低侵襲な経鼻腔、内視鏡下の手術で対応しています。大きなサイズの腫瘍に対しては頭蓋咽頭腫同様に顕微鏡手術を併用して治療を行っています。前述したエンドアームが偉力を発揮し、狭い空間でも繊細な処置を可能にしています。この機器に加え、コンピュータナビゲーション装置、汎用画像診断装置ワークステーション、VEP(視神経モニタリング)を併用し手術を行っております。本腫瘍は良性であるにもかかわらず学会でも報告される如く5%程度に再発が認められ、中には数回以上も再発を繰り返し治療に難渋する例があります。難治例には投薬、ガンマナイフでコントロールしています。
4.安全性の確保と合併症の低減
術中神経モニタリングや3D画像解析を併用し、重要構造物の損傷リスクを最小限に抑えています。
詳しい内容はこちら
2015年3月から汎用画像診断装置ワークステーション(Ziostation®)を導入し、術前の各種画像検査では把握が困難で術野からはわかりにくい場面を、手術室に居ながら即座に再現できるようになりました。
その他各種脳神経モニタリング(視覚誘発電位VEP、外眼筋モニタリング、顔面神経モニタリング、異常筋反応モニタリングAMR、蝸牛神経活動電位追跡装置CNAP tracer、聴性脳幹反応ABR、下位脳神経モニタリング、体性感覚誘発電位SEP、運動誘発電位MEP等)、3Dフュージョン画像構築(CT、MRI、脳血管撮影の融合)、術前画像とニューロナビゲーションシステムの融合などを、放射線科、麻酔科、神経内科、耳鼻科、眼科ほか他科とも連携をとりながら装置を複合して使用することにより、これまで経験に裏付けされた職人技が頼りだった脳外科手術が、より客観的で正確なものになりました。
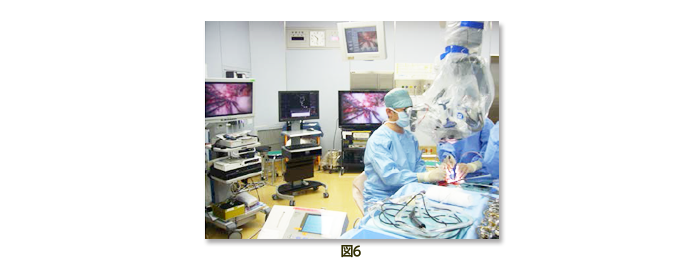
ハイビジョンビデオシステム(図6)は術中の麻酔科医や看護婦への情報伝達に有力であるばかりでなく紹介医(多くは脳外科医)等の手術見学にも役立っています。 これらの装置を有効に用いて、脳の難しい病気の手術治療に一層の貢献をしています。

診療実績
| 術 式 | 2021 | 2022 | 2023 | 2024 | 2025 |
|---|---|---|---|---|---|
| 頭蓋内腫瘍摘出術 | 58 | 72 | 58 | 69 | 62 |
| 広範囲頭蓋底腫瘍切除・再建術 | 8 | 8 | 7 | 6 | 5 |
| 内視鏡下経鼻的腫瘍摘出術(下垂体) | 10 | 21 | 17 | 30 | 29 |
| 内視鏡下経鼻的腫瘍摘出術(頭蓋底脳腫瘍) | 7 | 8 | 5 | 5 | 13 |
| 破裂脳動脈瘤頚部クリッピング術 | 17 | 19 | 24 | 31 | 27 |
| 未破裂脳動脈瘤頚部クリッピング術 | 57 | 45 | 45 | 32 | 27 |
| 脳動静脈奇形摘出術 | 4 | 1 | 4 | 6 | 0 |
| 動脈血栓内膜摘出術 | 15 | 15 | 9 | 11 | 10 |
| バイパス術 | 18 | 10 | 12 | 5 | 8 |
| 開頭血腫除去術 | 19 | 21 | 14 | 11 | 11 |
| 内視鏡下血腫除去術 | 0 | 0 | 1 | 3 | 2 |
| 脳室ドレナージ術 | 9 | 7 | 2 | 5 | 2 |
| 急性硬膜外血腫開頭血腫除去術 | 3 | 5 | 6 | 3 | 2 |
| 急性硬膜下血腫開頭血腫除去術 | 3 | 1 | 3 | 7 | 6 |
| 開頭外減圧術 | 0 | 0 | 1 | 0 | 3 |
| 慢性硬膜下血腫穿頭洗浄術 | 61 | 76 | 62 | 96 | 59 |
| 水頭症V-Pシャント術 | 12 | 15 | 6 | 22 | 12 |
| 水頭症L-Pシャント術 | 0 | 0 | 0 | 0 | 0 |
| 内視鏡下第三脳室底開窓術 | 0 | 2 | 0 | 1 | 1 |
| 脊髄腫瘍摘出術 | 1 | 1 | 2 | 1 | 0 |
| 微小血管減圧術 | 21 | 18 | 16 | 36 | 18 |
| 破裂脳動脈瘤コイル塞栓術 | 14 | 5 | 4 | 6 | 9 |
| 未破裂脳動脈瘤コイル塞栓術 | 11 | 40 | 47 | 51 | 43 |
| 脳動静脈奇形塞栓術 | 1 | 0 | 1 | 6 | 0 |
| 脳動静脈瘻塞栓術 | 0 | 5 | 4 | 3 | 8 |
| 頸動脈ステント留置術 | 40 | 27 | 32 | 41 | 29 |
| 血栓回収術 | 45 | 39 | 33 | 39 | 38 |
| 腫瘍塞栓術 | 6 | 4 | 10 | 7 | 9 |
| 経皮的血管拡張術 | 1 | 0 | 0 | 0 | 2 |
| その他 | 33 | 10 | 35 | 32 | 28 |
| 合 計 | 474 | 475 | 460 | 565 | 463 |
実績関連
論文発表
Journal of Neurosurgery, Neurosurgery, World neurosurgery, Surgical Neurology, Neuropathology, ACTA Nerurochirurgica, Skull base, Journal of Neurological surgery, Neurologia medico-chirurgica, Ultrastructural pathology, Pediatric neurosurgery, Neurosurgery quarterly, Asian journal of neurosurgery, 脳神経外科速報, 脳神経外科ジャーナル, 脳神経外科, 医療ほか
学会発表
Meningioma and Cerebral Venous System, Panpacific Neurosurgery Congress, 日本脳神経外科学会総会, 頭蓋底外科学会, 脳腫瘍学会, 脳腫瘍の外科学会, 脳卒中学会, 脳卒中の外科学会, 脳神経外科手術と機器学会(CNTT), 脳ドック学会, 日本脊髄外科学会、日本頭痛学会、日本脳神経外科CI学会, 日本脳神経外科学会関東支部会, 国立病院総合医学会, 整容脳神経外科研究会, The Mt. Fuji Workshop on CVD, 神奈川脳神経外科手術手技研究会 ほか
研究活動
脳腫瘍病理が専門である柳下三郎先生(元神奈川リハビリテーション病院病理検査部長)を月1回お招きし、当院の千葉検査科部長を交えて柳下先生のご指導のもとに県下の大学病院を含む多くの施設の脳神経外科医が集って脳腫瘍病理カンファランスを行っております。その他、週1回 症例検討会、月1回 脳血管障害検討会を行っております。
スタッフ紹介













